Financiële onderbouwing
Onderdeel van de businesscase is een financiële onderbouwing die inzicht biedt in de inkomsten, investeringen en kosten van een zorgverschuiving. Het vormt daarmee de onderbouwing van de financiële kant van de zorgverschuiving en vervolgens van het besluit om deze al dan niet te realiseren. Het uitgangspunt is uiteraard een sluitend of (op termijn) positief financieel resultaat, waarbij de kwaliteit van zorg ten minste gelijk blijft en de zorg voldoende toegankelijk, betaalbaar en doelmatig is.
Positief financieel resultaat niet altijd gelijk te realiseren
Dat wil niet zeggen dat het financieel resultaat in het eerste jaar altijd positief uitpakt. Als gevolg van onder andere investerings- en opstartkosten kan een zorgverschuiving op korte termijn een negatief resultaat hebben en een investering van zorgverleners vragen. Soms ligt een goede spin-off niet (alleen) in een ‘hard’ financieel positief resultaat, maar in afgeleide ‘waarde-creatie’. Denk aan een intensievere samenwerking, de zorg die meer is georganiseerd rond de (aanstaande) ouder(s) en hun wensen en met meer (middelen voor) zelfmanagement en/ of het oplossen van capaciteitsproblemen.
Doelmatigheid voor de gehele geboortezorgketen
Toch is het vooral ook goed om naar de lange termijn effecten te kijken en na te gaan met elkaar of de zorgverschuiving op de langere termijn doelmatig is in de gehele geboortezorgketen. Bijvoorbeeld: tijdens de bevalling wordt de zorg verschoven van de gynaecoloog naar de verloskundige. Als uiteindelijk blijkt dat een groot deel van de bevallende cliënten tijdens de bevalling niet door de verloskundige kan worden begeleid en weer moet worden overgedragen, kunnen er vragen worden gesteld over de doelmatigheid van de verschuiving.
Bouwstenen financiële onderbouwing
De financiële onderbouwing gebeurt bij voorkeur met alle bij de zorgverschuiving betrokken partijen, in gezamenlijkheid. Het advies van het CPZ is om een samenwerkingsverband-breed gedragen aanpak te maken.
In de financiële onderbouwing staat welk effect de zorgverschuiving heeft op[1]:
- De kwaliteit.
- De inkomsten (P(rijs) en Q(aantallen).
- De structurele kosten.
- De eenmalige kosten (transitie- en frictiekosten).
De bovenstaande vier elementen worden inzichtelijk gemaakt voor de partij die zorg overdraagt en de partij die de zorg erbij krijgt en de verzekeraar inclusief de effecten voor de (aanstaande) ouder(s) en (ongeboren) baby’s. De vier elementen worden per afzonderlijke zorgverschuiving in beeld gebracht: elke verschuiving heeft immers zijn eigen kenmerken en vraagt maatwerk.
Schematisch ziet dit er als volgt uit:
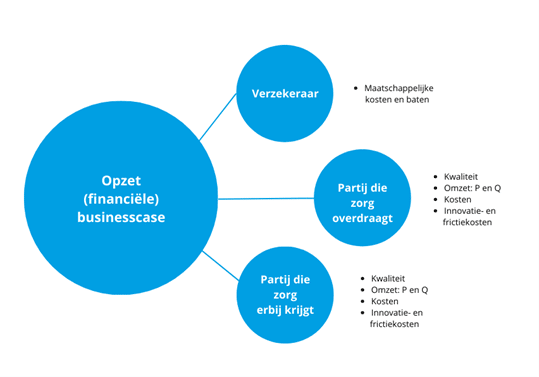
Bron: Case -Juiste zorg op de juiste plek: Naar concrete (financiële) afspraken in 7 stappen (Berenschot)
Het maken van een financiële onderbouwing bestaat uit vier stappen:
Stap 1 – aanbod zorg en aantallen cliënten
Uitgangspunt voor de financiële onderbouwing is de afbakening van de zorg. Partijen starten dus met de vraag welke zorg er wordt verschoven (welke zorgactiviteiten) en hoeveel cliënten deze zorg betreft (eventueel over meerdere jaren, indien sprake zal zijn van groei of krimp).
Te beantwoorden vragen:
- Welke zorgactiviteit(en) worden precies verplaatst en van wie naar wie?
- Maak hiervoor het huidige zorgpad en het nieuwe zorgpad inzichtelijk (en wat elke partij hierin doet en welke zorg(activiteit(en) verschuift(ven).
- Welke onderdelen uit welke zorgprestaties en/of zorgactiviteiten betreft dit?
- Wat zijn de tarieven (of als die niet bestaan de kosten) van deze zorgactiviteiten in de betreffende prestaties?
- Zijn er historische gegevens aanwezig om op basis hiervan prognoses te berekenen (hoeveel cliënten in de huidige situatie en hoeveel cliënten in de nieuwe situatie)?
Nulmeting: Ook als partijen uiteindelijk besluiten om geen financiële consequenties te verbinden aan de zorgverschuiving (en kiezen voor alleen een kwaliteitsverbetering ‘met gesloten beurzen’), dan is het verstandig om deze stap te zetten met elkaar en te archiveren; bij wijze van nulmeting. Dit voorkomt dat er op een later moment discussie ontstaat, als er alsnog geld dient te worden verschoven.
Stap 2 – effect kwaliteit
Uitgangspunt is dat de kwaliteit bij zorgverschuiving minimaal gelijk blijft of verbetert. Het is dus belangrijk om met elkaar te kijken wat de verschuiving voor effect heeft op de kwaliteit van de zorg en dit effect ook met elkaar te beschrijven. Dit is ook zeker de wens van verzekeraars. Wanneer aanbieders in de regio door verplaatsingen van zorg onder een overeengekomen kritische ondergrens van minimaal noodzakelijke capaciteit of aantallen komen, maak dan een concreet actieplan hoe daarmee om te gaan en pas de bekostiging daarop aan.
Stap 3 – effect inkomsten
In deze stap brengen partijen de effecten van de zorgverschuiving in kaart voor de inkomsten (omzet) bij de partij die zorg overdraagt, de partij die de zorg ontvangt en de verzekeraar.
Aan de hand van het huidige en nieuwe zorgpad brengen partijen in kaart welke inkomsten vervallen of erbij komen door de zorgverschuiving. Verloskundigen en de kraamzorg maken inzichtelijk welke prestaties of zorgactiviteiten zij eventueel meer of minder declareren en hoeveel uur extra of minder (in het geval van kraamzorg). Voor het ziekenhuis betekent dit bij de meeste nieuwe zorgpaden dat het moet inschatten hoeveel DBC- en overige zorgproducten (of in geval van een verschuiving van delen van de prestatie: welke zorgactiviteiten) het meer of minder declareert en in hoeverre een wijziging in de cliëntenmix (ook wel casemix genoemd) leidt tot een wijziging van de DBC-tarieven.
Niet in alle gevallen is het mogelijk om de te verschuiven zorg in termen van zorgprestaties te beschrijven. In het geval onderdelen van de zorgprestaties (de zogenaamde zorgactiviteiten) worden verschoven, dan wordt daar naar gekeken. Partijen kiezen er soms voor de verschuiving door middel van tijdschrijven in beeld te brengen. Dit is echter een tijdrovende (relatief lange doorlooptijd) en administratieve klus. Het is daarnaast de vraag of deze tijdsregistratie de vragen voldoende beantwoordt en partijen niet verzanden in gedetailleerde discussies waar zij samen niet uitkomen.
Nadat de zorgprestaties of zorgactiviteiten in beeld zijn gebracht, dient vervolgens de P(rijs) van de prestaties of zorgactiviteiten bepaald te worden. Dit kan bijvoorbeeld door zoveel mogelijk uit te gaan van de vastgestelde (gemiddelde) tarieven (voor het ziekenhuis en de gynaecoloog) of vastgestelde tarieven (voor kraamzorg en verloskunde).
Neveneffecten: cliëntenmix-verzwaring en dubbele bekostiging
Wanneer partijen in een regio zorg willen verschuiven, leidt dit vaak tot een verzwaring van de cliëntenpopulatie. Daarnaast is er ook een risico op dubbele bekostiging. Dit wordt hieronder toegelicht.
Verzwaring cliëntenpopulatie (casemixverzwaring)
In haar handreiking ‘Gluren bij de buren voor inspiratie, handreiking voor het versterken van netwerksamenwerking’ signaleert SIRM het fenomeen dat kan ontstaan na zorgverschuiving.
Het abonnementstarief voor de basis verloskunde zorg is gebaseerd op het gemiddeld aantal uur dat eerstelijnsverloskundigen in Nederland in 2015 aan de begeleiding van een zwangere, ouder besteedden. Wanneer eerstelijnsverloskundigen (aanstaande) ouders blijven begeleiden die meer tijd en aandacht vragen, voldoet dit gemiddeld aantal uur niet meer. De mix van zwangeren aan wie zij zorg verlenen – de zogenaamde casemix – is zwaarder geworden.
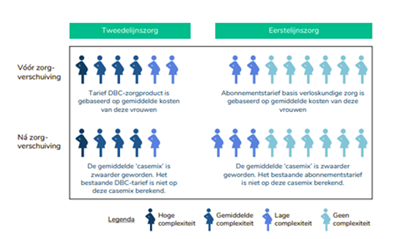
Zorgverschuiving van de tweede naar de eerste lijn zorgt voor een casemixverzwaring in beide lijnen.
De bestaande tarieven per vrouw zijn niet berekend op deze zwaardere casemix.
Omdat de zorgverschuiving niet in elke regio gebeurt, wordt deze casemixverzwaring niet automatisch ‘gerepareerd’ bij een eventueel nieuw kostenonderzoek eerstelijnsverloskunde. Voor de tweede lijn geldt hetzelfde. Daar is het tarief voor het DBC-zorgproduct gebaseerd op een gemiddelde over de zwangeren in het ziekenhuis. Als de zwangeren met een minder complexe zorgvraag in de eerste lijn blijven, verzwaart ook de casemix in het ziekenhuis.
Het is dus handig om ook het effect op de inkomsten in de breedte van de zorgproductie voor een verloskundigenpraktijk of ziekenhuis/ gynaecoloog te bekijken en indien nodig hiervoor in de gesprekken met de verzekeraars een aanpassing in de tarieven af te spreken.
Dubbele bekostiging
Een zorg van verzekeraars is dat door de zorgverschuiving dubbele bekostiging ontstaat. Hiermee wordt bedoeld dat er wel geld bij komt bij de ontvangende partij, maar er niet evenredig geld af gaat bij de partij die de zorg overdraagt. Zij wijzen erop dat in geval van een verschuiving er dus ook inkomsten bij de partij die de zorg overdraagt af dienen te gaan óf dienen te worden vervangen door andere zorgprestaties ten gevolge van groei/ capaciteitsproblematiek of het uitruilen van zorg.
Stap 4 – effect kosten
Indien sprake is van verschuivingen waarbij er substantieel extra kosten worden gemaakt of substantiële investeringen worden gedaan om de zorg door een andere partij te kunnen laten leveren, is het verstandig om na te gaan hoeveel extra kosten er gemaakt worden (per partij). Dikwijls (bij overzichtelijke verschuivingen) volstaat een globale inschatting van het aantal uur dat partijen meer of minder gaan bieden en daar de tarieven marginaal op aan te passen (in onderlinge afstemming). Soms past het beter om in te zoomen op de werkelijke personele, facilitaire en overige kosten. Denk daarbij aan:
- Inzet verloskundige en/ of kraamverzorgende en/of gynaecoloog.
- Inzet ondersteunend personeel.
- Materialen en medicatie (lakens, verband etc.).
- Huisvestingskosten c.q. gebruik/ huur ruimte.
- Investeringen (instrumenten, opleiding/ scholing, ICT-voorzieningen etc.).
- Kosten van (extra) diagnostiek.
- Kosten/honorarium van (onderlinge) consultatie van gynaecoloog/ verloskundige.
- Jaarlijks terugkerende kosten van bijvoorbeeld opleiding/ certificering/ ICT-licentie, et cetera.
- Kosten voor de organisatie van het project (projectteam, structureel overleg, extern advies/ begeleiding).
[1] Bron: cases-juiste_zorg_op_de_juiste_plek_naar_concrete_financiele_afspraken_in_7_stappen.pdf (berenschot.nl)
